د اوږدې مودې لپاره ، ډایبېټیس د زیاتو مړینې او میندو مړینې لامل ، او همدارنګه د پیریانیت مړینې لامل و. د انسولین کشف پورې (په 1921 کې) ، میرمنې په ندرت سره د زیږون تکلیف ته پاتې شوې ، او یوازې 5٪ یې حامله کیدلی شي.
د امیندوارۍ په حالت کې ، ډاکټرانو ډیری وختونه هغه ته د ماشوم اخته کولو سپارښتنه کړې ، ځکه چې هغه د ښځې ژوند ته لوی خطر پیښوي. اوس مهال ، د ناروغیو کنټرول خورا ښه شوی او د میندو په مړینه کې د پام وړ کمښت شتون لري.
مګر په ورته وخت کې ، د شکر ناروغي میندو کې زیږیدلي ماشومانو کې د زیږون ناسازګارۍ له 2 څخه تر 15٪ قضیو کې رامینځته کیږي. د نیمګړتیاو سره د تړاو لرونکي زیږون مړینې له 30 څخه تر 50٪ پورې په ورته زیږیدلو ماشومانو کې پیښیږي.
راتلونکي میندې د لومړي ډایبېټیس سره پنځه ځله احتمال لري چې د زیږون او مړینې احتمال د نوي زیږیدلو ترمنځ. سربیره پردې ، په ماشومانو کې چې په ورته میرمنو کې څرګند شوي ، د ماشومانو مړینه درې برابره لوړه ده ، او په 15 کلنۍ کې نوی زیږون.
د میندو اخته ماشومان چې د لومړي ډول ډایبایټس میلیتس لري د سیسرین برخې په کارولو سره د زیږون احتمال درې چنده ډیر وي ، دوی د زیږون دوه چنده زخمونه لري او ژور پاملرنې لپاره 4 ځله لوړ اړتیا لري.
د شکرې ناروغي اخته کول څه شی دي؟
د ډایبېټیک جنیاتو درملنه په رحم کې د ماشوم وضعیت دی او یوې میرمنې ته د شکرې ناروغۍ زیږیدلی ، په کوم کې چې د جنین وده کې ځانګړي غیر معمولي پیښیږي. دا د لومړۍ ربع وروسته پیل کیږي که چیرې د مور شکر ناروغي مرحله وي یا ضعیف معاوضه وي.
د جنین حالت حتی د امیندوارۍ په جریان کې ارزول کیږي ، امینیټیک مایع د لیسیتین او سپنګومومیلین د تناسب لپاره معاینه کیږي ، د فوم ټیسټ ترسره کیږي ، د کلتور تحلیل او د ګرام داغ. نوي زیږیدلي د اپګر په پیمانه درجه بندي شوي.
د شوګر ناروغانو میندو ته زیږیدلي ماشومان کولی شي لاندې ځانګړتیاوې ولري:
- تنفسي اختلالات
- هایپوگلاسیمیا
- لوی یا تغذیه کول؛
- کپټلیسیمیا؛
- hypomagnesemia؛
- پولیسيتیمیا او هایپربیروبینیمیا؛
- ولادتونه.
د شکرې ناروغۍ لرونکي میرمنو څخه ماشومان د هایپرینسولینیمیا له امله د کورټیسول عمل لاندې د سږو بشپړیدو محرک د مخنیوي له امله د سږو نسجونو په جوړیدو کې ځنډ لري.
د نوي زیږون٪. د سږو غیر معمولي ب haveه لري ، hyp hyp د هایپرټروفیک کارډیومیوپیتي ، پولیسیتیمیا او د نوي زیږیدلي عارضي تاکسیپنا وده کوي.
د پیډرسن د فرضیې پراساس ، د شکرې ناروغي فیوپیتي ، ګیګینټیزم او هایپوګلیسیمیا د لاندې اصول سره سم وده کوي: "د نازېږېدلي ماشوم Hyperinsulinism - د مور Hyperglycemia". ډیری وختونه ، په ماشوم کې اختلالات د امیندوارۍ په لومړیو دریو میاشتو کې د مور په وینه کې د ګلوکوز غلظت کنټرول له امله رامینځته کیږي.
که چیرې یوه میرمن 1 ډوله ډایبېټیس ولري ، نو بیا هغه اړتیا لري چې تصوري ګلایسیمیک کنټرول ترلاسه کړي او په احتیاط سره د هغې حمل پلان کړي ترڅو په جنین کې د زیږيدنې ناخوالې مخه ونیسي.
د یوې ښځې Hyperglycemia
د امیندوارۍ په وروستیو کې د یوې ښځې هایګرګلیسیمیا کولی شي د لوی زیږون ، ډای سایټرولولوټ اختلالاتو او د زړه ناروغۍ د ماشوم زیږون لامل شي.
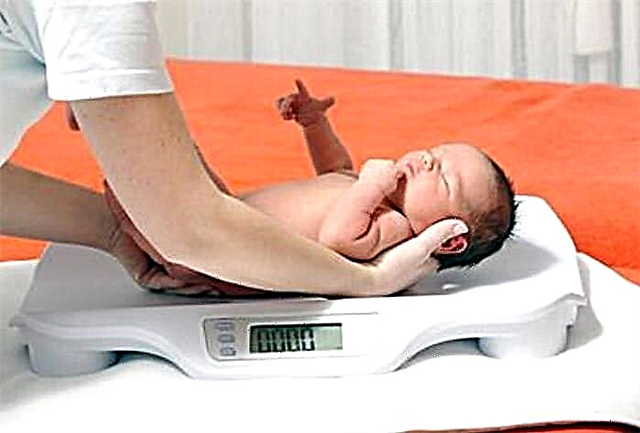
میکروسومي (لوی ځواک) تشخیص کیږي که د ماشوم قد یا د بدن وزن د امیندوارۍ عمر سره سم له 90 سانتي څخه ډیر انحراف وکړي. میکروسومیا په 26٪ ماشومانو کې چې د شکر ناروغۍ میرمنو ته رامینځته کیږي ، او په 10٪ قضیو کې د عمومي ګروپ څخه په ماشومانو کې لیدل کیږي.
د جنین د بدن د لوی وزن له امله او د نوي زیږیدلي ماشوم د زیږون خطر ، لکه د جنین اوږو ډایسټوپیا ، اسفیکسیا ، د هډوکو ماتیدل او د ماشوم زیږون پرمهال د بروکیل عضلي زیانونو د زیاتوالي خطر.
ټول لوی ماشومان د هایپوګلاسیمیا احتمال لپاره باید معاینه شي. دا په ځانګړي توګه مهم دی کله چې یوې میرمنې د زیږون پرمهال د ګلوکوز حل لوی مقدار ترلاسه کړ.
که چیرې د نوي زیږیدلي ماشوم د بدن وزن او اوږدوالی د دوی د امیندوارۍ عمر سره په پرتله 10 سانتي ګراد لږ شاخصونه ولري ، نو دوی د انسټروټرین وده نمو په اړه وايي.
سربیره پردې ، مورففانکشنال پاخه عمر دوه یا ډیر اونۍ د حمل عمر څخه وروسته دی. د رګونو د ناروغۍ په ناروغانو کې د ماشومانو په سلو کې andra او په پاتې نفوس کې٪ 10 په سلو کې ماشومانو کې د وقایې ناروغۍ وده له پامه غورځول کیږي. دا په مور کې د نوي رژیم پیچلي پیښو واقع کیدو له امله ده.
د نازېږېدلي ماشوم په لومړي ساعتونو کې ، هایپوګلاسیمیا تل ترسره کیږي. دا د عضلاتو لوړ فشار ، د ضایع کیدو چمتووالي ډیروالی ، اعتصاب ، ساده چوکۍ ، ضعیف ژړا لخوا مشخص کیږي.
اساسا ، دا ډول هایپوګلاسیمیا هیڅ کلینیکي څرګندونه نلري. د دې وضعیت دوام د ماشوم د ژوند په لومړۍ اونۍ کې پیښیږي.
په نوي زیږیدلو کې د هایپوګلاسیمیا وده د هایپرینسولینیزم په پایله کې پیل کیږي. دا د ماشوم د پانقریبي بیټا حجرو د هایپرپلاسوسیا پورې اړه لري ځکه چې د مور په وینه کې د بورې لوړې کچې ته د عکس العمل په توګه. کله چې د نبض کنډک بند پاتې وي ، له مور څخه د شکر اخستل په ناڅاپي ډول ودريږي ، او د انسولین تولید په لوی مقدار کې دوام لري ، کوم چې د هایپوګلیسیمیا لامل کیږي. د دې وضعیت په وده کې اضافي رول د پیریینټال فشار لخوا هم لوبول کیږي ، په کوم کې چې د کاټو پوهانو کچه لوړیږي.
لومړی اقدامات
د ډایبېټیک جنیتوپي د جنین له زیږیدنې وروسته په لومړي برخو کې لاندې اقداماتو ته اړتیا لري:
- په وینه کې د ګلوکوز نورمال غلظت ساتل.
- د 36.5 څخه تر 37.5 درجو پورې د نوي زیږیدلي بدن د تودوخې ساتل.
که د وینې شکر د 2 ملي لیتر / لیتر څخه لږ راټیټ شي ، نو تاسو اړتیا لرئ په داسې حالت کې ګلوکوز inges کړئ چېرته چې د ماشوم تغذیه کولو وروسته د ګلیسیمیا کچه لوړه نه شي ، یا هایپوګلیسیمیا کلینیکي څرګندتیا لري.
که د وینې شکر د 1.1 ملي لیتر / لیتر څخه ټیټ شي ، تاسو باید دقیقا 10٪ ګلوکوز محلول دننه کړئ ترڅو 2.5-3 ملي لیتر / لیتر ته یې ورسوي. د دې هدف ترلاسه کولو لپاره ، د 10 gl ګلوکوز خوراک د 2 ملی لیتر / کیلوګرام مقدار کې محاسبه کیږي او د 5 څخه تر 10 دقیقو لپاره اداره کیږي. د ایګلیسیمیا ساتلو لپاره ، د 10 gl ګلوکوز محلول یو واحد بولس ډراپ دقیقه د 6-7 ملی ګرامه / کیلو ګرام شدت سره ترسره کیږي. د ایګلیسیمیا لاسته راوړلو وروسته ، د ادارې شرح باید په یوه دقیقه کې 2 ملی ګرامه / کیلوګرامره وي.
که کچه په دولس ساعتونو کې نورمال شي ، نو انفیوژن باید په هره دقیقه کې د 1-2 ملی ګرامه / کیلو په کچه دوام ولري.
د ګلوکوز غلظت درستول د داخلي تغذیې پس منظر پروړاندې ترسره کیږي.
د تنفسي ملاتړ لپاره ، د آکسیجن درملنې مختلف میتودونه کارول شوي ، کوم چې د وینې جریان کې 90 90 څخه ډیر د اکسیجن سنتریت کچه ساتي ته اجازه ورکوي. د st 34 اوونیو څخه د حمل څخه دمخه زیږیدلو ماشومانو لپاره ، د سرفیکټینټ چمتووالي په پای کې د داخلي مرحلې لخوا اداره کیږي.
د زړه اختلاطات په ورته ماشومانو کې د ورته رنځپوهنې په څیر درملنه کیږي. که چیرې د کی ې وینټریل د ر tractا جریان خنډ سره د کوچني ایجیکشن سنډوم شتون ولري ، نو بیا پروپانولول (د بیټا بلاکر ګروپ څخه یو درمل) وړاندیز کیږي. د هغې تاثیرات د خوراک پورې اړه لري:
- په هر دقیقه کې له 0.5 څخه تر 4 μg / کیلوګرام پورې - د ډوپامین ریسیپټرو ، واسوډیلریشن (دماغي ، کورونري ، مینیسټرک) ، د رینل رګونو پراخولو او په مجموعي توګه د اعصاب عصبي مقاومت کمولو لپاره.
- په یوه دقیقه کې 5-10 mcg / کیلوګرام - د نورپینایفرین آزادول وده کوي (د B 1 او B 2 اډرینرجیک ریسیپټرانو د راڅرګندېدو له امله) ، د زړه او محصول او زړه کارتوب هڅوي.
- په 10 دقیقې Mcg / کیلوګرام په فی دقیقه - د واساکونस्ट्रیکشن او تاککارډیا لامل کیږي (د B 1 - adrenoreceptors د راحتۍ له امله).
پروپانولول د B-adrenergic رسیپټرو غیر اختصاصي بلاکونکی دی او په ورځ کې په ورځ کې د 0.25 ملي ګرامه / کیلو په خوراک کې اداره کیږي. که اړتیا وي ، په راتلونکي کې ، خوراک وده کیدی شي ، مګر په هر شپږ ساعتو کې له 3.5 ملی ګرامه / کیلو څخه ډیر نه. د رګونو د سست ادارې لپاره (په 10 دقیقو کې) ، په هر 6 ساعتونو کې د 0.01 مګرا / کیلو خوراک کارول کیږي.
که چیرې د مایکارډیم فعال فعالیت کم نه وي او د کی ې وینټریک ساکټ رژیم خنډ ونه ګ ،ل شي ، نو inotropic درمل په نوي زیږیدونکو ماشومانو کې کارول کیږي:
- ډوپامین (انټروپین)
- dobutrex (dobutamine).
ډوپامین اډرینرجک او ډوپامین ریسیپټرې هڅوي ، او dobutamine ، د دې په مقابل کې ، دیلتا ریسیپټرې نه فعالوي ، او له همدې امله د وینې جریان جریان اغیز نه کوي.
په هیموډینامیکس د دې درملو اغیزه د خوراک پورې اړه لري. د inotropic درملو دوز په سمه توګه محاسبه کولو لپاره د نوي زیږیدلي وزن پورې اړه لري او د مختلف حاملګی عمر په پام کې نیولو سره ، ځانګړي میزونه کارول کیږي.
د بریښنایی توازن کې ګډوډي اصلاح.
له هرڅه دمخه ، تاسو اړتیا لرئ په وینه کې د مګنیزیم مینځپانګې عادي کړئ. د دې کولو لپاره ، د هر کیلو وزن 0.2 ملی لیتر په مګنیزیم سلفیټ 25 solution حل دننه کړئ.
هایپوکلسیمیا په ندرت سره خپل ځان په کلینیکي توګه څرګندوي ، او دا د کلسیم وزن د 2 ملی لیتر په دوز کې د کلسیم ګلوکونټ 10٪ محلول سره سم شوی. درمل د 5 دقیقو په څنډو کې جریان یا جریان کې اداره کیږي
فوتوتراپي د جواني د ناروغۍ درملنې لپاره کارول کیږي.